ΔΙΑΧΥΤΕΣ ΔΙΑΜΕΣΕΣ ΠΝΕΥΜΟΝΟΠΑΘΕΙΕΣ
Οι διάχυτες διάμεσες πνευμονοπάθειες (ΔΔΠ) είναι μια ανομοιογενής ομάδα μη λοιμωδών, μη νεοπλασματικών παρεγχυματικών παθήσεων του πνεύμονος, χαρακτηριζόμενη από αποδιοργάνωση των κυψελιδικών τοιχωμάτων και απώλεια των λειτουργικών τριχοειδοκυψελιδικών μονάδων.
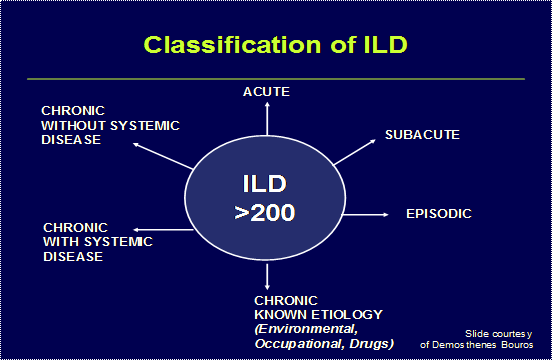
Ταξινομούνται μαζί λόγω πολλών κοινών κλινικών, παθοφυσιολογικών, απεικονιστικών και παθολογοανατομικών χαρακτηριστικών.
Χαρακτηρίζονται από χρονία φλεγμονή και προοδευτική ίνωση του διαμέσου ιστού. Περισσότερες από 200 παθήσεις καταλέγονται σήμερα στις ΔΔΠ.
Ο διάμεσος χώρος περιλαμβάνει το χώρο μεταξύ των επιθηλιακών και ενδοθηλιακών βασικών μεμβρανών και είναι το πρωταρχικό σημείο βλάβης στις ΙΔΠ. Ωστόσο, αυτές οι διαταραχές συχνά επηρεάζουν όχι μόνο το διάμεσο χώρο, αλλά και τους αεροχώρους, τους περιφερικούς αεραγωγούς και τα αγγεία μαζί με το αντίστοιχο επιθήλιο και ενδοθήλιο.
ΙΔΙΟΠΑΘΕΙΣ Διάμεσες ΠΝΕΥΜΟΝΟΠΑΘΕΙΕΣ
Οι ιδιοπαθείς διάμεσες πνευμονίες (ΙΔΠ) συνιστούν ένα σύνολο κλινικοπαθολογοανατομικών οντοτήτων οι οποίες είναι αρκετά διαφορετικές η μία από την άλλη, ώστε να θεωρούνται ξεχωριστές νοσολογικές οντότητες. Ως ομάδα μπορούν να διαχωρισθούν από άλλες μορφές διάχυτης παρεγχυματικής πνευμονικής νόσου με κλινικές μεθόδους, συμπεριλαμβανομένου του ιστορικού, της φυσικής εξέτασης, της ακτινογραφίας θώρακος και εργαστηριακών και παθολογοανατομικών στοιχείων. Τα νοσήματα αυτά είναι σχετικά σπάνια και λίγοι κλινικοί ιατροί έχουν σημαντική εμπειρία στην διάγνωση και το χειρισμό τους.
Σύμφωνα με την τελευταία ταξινόμηση της ATS/ERS περιλαμβάνει τις ακόλουθες κλινικοπαθολογοανατομικές οντότητες κατά σειρά σχετικής συχνότητας: ιδιοπαθής πνευμονική ίνωση (IPF), μη ειδική διάμεση πνευμονία (NSIP), κρυπτογενής οργανούμενη πνευμονία (COP), οξεία διάμεση πνευμονία (AIP), αναπνευστική βρογχιολίτιδα-διάμεση πνευμονική νόσος (RB-ILD), αποφολιδωτική διάμεση πνευμονία (DIP) και λεμφοκυτταρική διάμεση πνευμονία (LIP).
|
Ιδιοπαθείς Διάμεσες Πνευμονοπάθειες (ΙΔΠ) |
|||
|
Κύριες |
Δευτερεύουσες |
||
|
Ιδιοπαθής πνευμονική ίνωση |
(IPF) |
Ιδιοπαθής λεμφοειδής διάμεση πνευμονία |
(LIP) |
|
Ιδιοπαθής μη-ειδική διάμεση πνευμονία |
(iNSIP) |
Ιδιοπαθής πλευροπνευμονική ινοελάστωση |
(PPFE) |
|
Διάμεση πνευμονία με αναπνευστική βρογχιολίτιδα |
(RB-ILD) |
Διάφορες αταξινόμητες ΙΔΠ |
|
|
Αποφολιδωτική διάμεση πνευμονία |
(DIP) |
||
|
Κρυπτογενής οργανούμενη πνευμονία |
(COP) |
||
|
Οξεία διάμεση πνευμονία |
(AIP) |
||
Πηγή : An Official American Thoracic Society/European Respiratory Society Statement: Update of the International Multidisciplinary Consensus Classification of the Idiopathic Interstitial Pneumonias (2013).
O όρος ιδιοπαθής υποδεικνύει άγνωστη αιτιολογία, και η διάμεση πνευμονία αναφέρεται σε συμμετοχή του πνευμονικού παρεγχύματος με διάφορους συνδυασμούς ίνωσης και φλεγμονής, σε αντίθεση με νόσο των αεροχώρων, η οποία εμφανίζεται τυπικά ως βακτηριακή πνευμονία.
Οι ιδιοπαθείς διάμεσες πνευμονοπάθειες αποτελούν μια μεγάλη ομάδα πνευμονικών νοσημάτων, των οποίων η συχνότητα στο γενικό πληθυσμό θεωρείται χαμηλή. Στην πραγματικότητα ο επιπολασμός και η επίπτωσή τους παραμένουν ασαφείς. Τα τελευταία έτη, σε πολλές χώρες, οι υπηρεσίες Δημόσιας Υγείας έχουν εφαρμόσει προγράμματα μελέτης της επίπτωσης και του επιπολασμού των ιδιοπαθών διαμέσων πνευμονοπαθειών, από τα οποία όμως προκύπτουν διαφορετικά αποτελέσματα. Η διαφοροποίηση αυτή οφείλεται, εν μέρει τουλάχιστον, στην παρουσία διαφορετικού τύπου συστηματικών σφαλμάτων είτε στην επιλογή των συλλεγομένων πληροφοριών, είτε στην ανεπαρκή διόρθωση των συγχυτικών παραγόντων.
ΙΔΙΟΠΑΘHΣ πνευμονικη ινωση
H ιδιοπαθής πνευμονική ίνωση (ΙΠΙ), [Idiopathic pulmonary fibrosis, IPF], ανήκει στην κατηγορία των ιδιοπαθών διαμέσων πνευμονοπαθειών, όμως αποτελεί μία εντελώς ξεχωριστή κλινική οντότητα. Η ΙΠΙ αποτελεί έναν ιδιαίτερο τύπο χρόνιας ινωδοποιού διάμεσης πνευμονίας άγνωστης αιτιολογίας, η οποία εντοπίζεται αποκλειστικά στον πνεύμονα και χαρακτηρίζεται από το ιστολογικό πρότυπο της συνήθους διάμεσης πνευμονίας (Usual Interstitial Pneumonia, UIP ) στη χειρουργική βιοψία πνεύμονος. Χαρακτηρίζεται από κακή πρόγνωση αφού δεν υπάρχει αποτελεσματική θεραπεία, με προσδόκιμο επιβίωσης 3-5 χρόνια.
Αν και η αιτιολογία της παραμένει άγνωστη, γνωρίζουμε πως η ΙΠΙ χαρακτηρίζεται από υπερβολική ή ανεξέλεγκτη διαδικασία επούλωσης, η οποία στο πέρασμα του χρόνου, οδηγεί στο σχηματισμό ινώδους ιστού (ουλής). Ο ινώδης ιστός περιβάλλει τους φυσιολογικά λεπτοτοιχωματικούς, μικρούς αεροφόρους σάκους των πνευμόνων (τις κυψελίδες), προκαλώντας την πάχυνση και ακαμψία τους. Έτσι παρεμποδίζεται η μεταφορά του οξυγόνου από τις κυψελίδες στα κυψελιδικά τριχοειδή και κατόπιν στους ιστούς. Η ακριβής αιτία έναρξης αυτού του κύκλου πρόκλησης βλάβης και παθολογικής επούλωσης παραμένει άγνωστη. Ενδεχομένως, η φυσιολογική ανοσολογική απάντηση του οργανισμού σε αντιγόνα υπερδραστηριοποιείται ή δυσλειτουργεί.
Οι παράγοντες κινδύνου ενδεχομένως περιλαμβάνουν το κάπνισμα, τη λήψη φαρμάκων, τη γαστροοισοφαγική παλινδρόμηση, την επαγγελματική έκθεση σε περιβάλλον με κόνεις, ιογενείς λοιμώξεις και γενετική προδιάθεση (οικογενειακό ιστορικό πνευμονικής ίνωσης). Ορισμένοι από τους δυνητικούς αυτούς παράγοντες κινδύνου έχουν μόνο πρόσφατα αναγνωρισθεί και απαιτείται περαιτέρω έρευνα προκειμένου να επιβεβαιωθεί αν πραγματικά συμβάλλουν στην ανάπτυξη της νόσου.
Η εμφάνιση των συμπτωμάτων είναι συνήθως προοδευτική. Η δύσπνοια είναι προοδευτική και καταλήγει σε δύσπνοια ηρεμίας, αποτελεί δε το σημαντικότερο και συνηθέστερο σύμπτωμα. Ο βήχας είναι μη παραγωγικός και μερικές φορές παροξυσμικός. Συνήθως δεν ανταποκρίνεται σε αντιβηχικά. Η νόσος εμφανίζεται συνήθως σε ηλικία μεγαλύτερη των 50 ετών και προσβάλλει συχνότερα τους άντρες.
Κατά τη φυσική εξέταση ανευρίσκονται ακροαστικά τρίζοντες στις βάσεις των πνευμόνων, κυάνωση και πληκτροδακτυλία (clubbing). Πληκτροδακτυλία εμφανίζει το 25-50% των ασθενών και στην ακρόαση θώρακα διαπιστώνονται λεπτοί τελοεισπνευστικοί τρίζοντες (τύπου Velcro) που αρχικά περιορίζονται στις βάσεις των πνευμόνων ενώ προοδευτικά μπορεί να ακούγονται σε όλη την έκταση των πνευμόνων. Σε τελικά στάδια αναπτύσσονται σημεία δεξιάς καρδιακής ανεπάρκειας. Οι περισσότεροι ασθενείς εμφανίζουν περιοριστικό σύνδρομο με μειωμένη διαχυτική ικανότητα για το CO και υποξυγοναιμία στην ηρεμία, που επιδεινώνεται κατά την άσκηση. Οι δοκιμασίες πνευμονικής λειτουργίας και οι ακτινογραφίες θώρακος μπορεί να είναι φυσιολογικές ή σχεδόν φυσιολογικές στα αρχικά στάδια. Σε καπνιστές και πρώην καπνιστές η συνυπάρχουσα χρονία αποφρακτική πνευμονοπάθεια έχει ως αποτέλεσμα υψηλότερους πνευμονικούς όγκους σε σύγκριση με τους ασθενείς με ΙΠΙ, οι οποίοι δεν έχουν καπνίσει ποτέ.
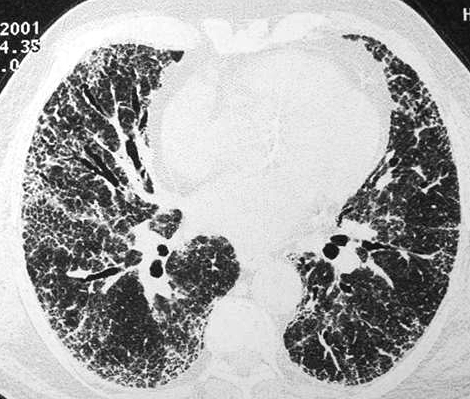
Η συχνότερα ανευρισκόμενη απεικονιστική ανωμαλία στην ΙΠΙ είναι η περιφερική δικτυωτή σκίαση, πλέον εκσεσημασμένη στις βάσεις που συχνά συνυπάρχει με εικόνα κηρήθρας και απώλεια όγκου των κάτω λοβών του πνεύμονα. Η ακτινογραφία θώρακος μπορεί μερικές φορές να είναι φυσιολογική, για το λόγο αυτό η υπολογιστική τομογραφία υψηλής ευκρίνειας (HRCT) έχει γίνει αναπόσπαστο μέρος της εκτίμησης του ασθενούς με ιδιοπαθή διάμεση πνευμονία. Ο πρωταρχικός ρόλος της HRCT είναι να διαχωρίσει τους ασθενείς με τυπικά ευρήματα ΙΠΙ από αυτούς με λιγότερο ειδικά ευρήματα, τα οποία σχετίζονται με άλλες ιδιοπαθείς διάμεσες πνευμονίες.
Tο ιστολογικό πρότυπο της συνήθους διάμεσης πνευμονίας (Usual Interstitial Pneumonia , UIP) χαρακτηρίζεται στην υπολογιστική τομογραφία από δικτυωτές σκιάσεις και συχνά σχετίζεται με βρογχεκτασίες εξ έλξεως.Η διαταραχή της αρχιτεκτονικής, η οποία αντικατοπτρίζει την πνευμονική ίνωση, είναι συχνά εκσεσημασμένη. Η μείωση του όγκου των λοβών εμφανίζεται σε πιο προχωρημένη ίνωση. Η UIP εμφανίζει χαρακτηριστική κατανομή στην περιφέρεια και τις βάσεις του πνεύμονα, αν και είναι συχνά περιορισμένη μόνο εστιακά.
|
|
||
|
|
|
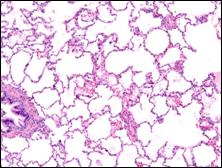
Τα κύρια ιστολογικά ευρήματα στην UIP είναι η καταστροφή της αρχιτεκτονικής, η ίνωση με εικόνα κηρήθρας, διάσπαρτοι ινοβλαστικοί πυρήνες (fibroblastic foci), εστιακού τύπου κατανομή και προσβολή του λοβού ή του λοβιδίου. Σε μικρή μεγέθυνση η εικόνα είναι ετερογενής με εναλλασσόμενες περιοχές φυσιολογικού πνευμονικού ιστού, διάμεσης φλεγμονής, ίνωσης και αλλοιώσεις τύπου κηρήθρας. Οι σοβαρότερες αλλοιώσεις εμφανίζονται στο περιφερικό, πλησίον του υπεζωκότα παρέγχυμα. Η διάμεση φλεγμονή είναι συνήθως ήπιου έως μέτριου βαθμού, εμβαλωματική και συνίσταται στη διήθηση των κυψελιδικών διαφραγμάτων από λεμφοκύτταρα, πλασματοκύτταρα και ιστιοκύτταρα σχετιζόμενα με υπερπλασία των επιθηλιακών κυττάρων τύπου ΙΙ. Οι ινωτικές ζώνες εμφανίζουν παροδική ετερογένεια με πυκνές δεσμίδες ακυτταρικού κολλαγόνου και διάχυτες ινοβλαστικές εστίες. Oι περιοχές με αλλοιώσεις τύπου κηρήθρας αφορούν στην παρουσία κυστικών, ινωτικών αεραγωγών οι οποίοι συχνά καλύπτονται από επιθήλιο και πληρώνονται από βλέννη. Υπερπλασία των λείων μυϊκών ινών συχνά παρατηρείται σε περιοχές ίνωσης και κηρήθρας. Η συνύπαρξη περιοχών φυσιολογικού πνευμονικού ιστού είναι απαραίτητη προκειμένου να αποκλεισθούν άλλα διάμεσα νοσήματα.
|

Η βιοψία πνεύμονος είναι απαραίτητη για μια ασφαλή κλινικο-παθολογοανατομική διάγνωση εκτός από τις περιπτώσεις με τυπική κλινική-ακτινολογική εικόνα UIP/IPF. Ο ρόλος της διαβρογχικής βιοψίας στη διάγνωση των ΙΔΠ στις περισσότερες περιπτώσεις είναι ο αποκλεισμός της σαρκοείδωσης, των νεοπλασμάτων και συγκεκριμένων λοιμώξεων.
Βρογχοκυψελιδικό έκπλυμα (Bronchoalveolar Lavage Fluid, BALF) λαμβάνεται σε ορισμένες περιπτώσεις ώστε να παρέχει επικουρικά στοιχεία της διάγνωσης π.χ. αποκλεισμού της πιθανότητας λοιμώξεων, εκτίμηση του σταδίου της νόσου και αξιολόγηση της πιθανότητας ανταπόκρισης στη θεραπεία, αλλά και για ερευνητικούς σκοπούς. Το BALF έχει περιορισμένο ρόλο στη διάγνωση της ιδιοπαθούς πνευμονικής ίνωσης. Aν και η ενεργός ΙΠΙ χαρακτηρίζεται από μια πολλαπλάσια σε σύγκριση με το φυσιολογικό αύξηση του συνολικού αριθμού των φλεγμονωδών κυττάρων, δεν υπάρχει σαφής συσχέτιση μεταξύ του ποσοστού των διαφόρων κυτταρικών τύπων στο βρογχοκυψελιδικό έκπλυμα και κλινικών παραμέτρων, βιολογικών δεικτών ή δεικτών λειτουργικού ελέγχου του αναπνευστικού.
Κριτήρια διαφορικής διάγνωσης
Η διαγνωστική προσέγγιση των διάχυτων πνευμονικών νόσων αρχίζει με την κλινική εκτίμηση η οποία περιλαμβάνει το ιστορικό, τη φυσική εξέταση, την αξονική τομογραφία υψηλής ευκρίνειας (HRCT) του θώρακος και τις δοκιμασίες πνευμονικής λειτουργίας. Αυτό καταλήγει γενικώς σε 4 κατηγορίες ασθενών:
(1) αυτούς οι οποίοι παρουσιάζουν χαρακτηριστικά τα οποία επιτρέπουν μια ασφαλή διάγνωση της ΙΠΙ/συνήθης διάμεση πνευμονία (UIP)
(2) αυτούς με μη-τυπικά κλινικά ή HRCT χαρακτηριστικά ιδιοπαθούς πνευμονικής ίνωσης
(3) σε αυτούς με χαρακτηριστικά διαγνωστικά κάποιας άλλης Διάμεσης Πνευμονοπάθειας, όπως π.χ. ιστιοκυττάρωση Langerhans και
(4) αυτούς με υποψία άλλων μορφών ΔΠ.
Στις περιπτώσεις που η βιοψία πνεύμονος, ληφθείσα χειρουργικώς αποκαλύπτει εικόνα UIP, για τη διάγνωση της ΙΠΙ απαιτείται:
(1) αποκλεισμός άλλων γνωστών αιτίων διάμεσης πνευμονικής νόσου, όπως τοξικότητα από φάρμακα, έκθεση σε περιβάλλοντικούς παράγοντες και νοσήματα του κολλαγόνου,
(2) χαρακτηριστικές εικόνες στην υψηλής ευκρίνειας υπολογιστική τομογραφία θώρακος και
(3) διαταραχή στις μελέτες πνευμονικής λειτουργίας τύπου περιοριστικού συνδρόμου, δηλαδή μειωμένη TLC ή μειωμένη ζωτική χωρητικότητα (VC) με φυσιολογικό ή αυξημένο λόγο FEV1/FVC ή/και διαταραχή στην ανταλλαγή των αερίων (αυξημένη κυψελιδοαρτηριακή διαφορά οξυγόνου, χαμηλή PaO2 στην ηρεμία ή την άσκηση ή μειωμένη διαχυτική ικανότητα για το CO).
Με βάση τα παραπάνω είναι πολύ σημαντική η δυναμική και συνεργατική διαγνωστική προσέγγιση ενός ασθενούς με ΙΠΙ από ομάδα ειδικών σε κέντρο με εμπειρία στις διάμεσες πνευμονοπάθειες. Αυτή περιλαμβάνει κλινικό ειδικό γιατρό στα διάμεσα νοσήματα του πνεύμονος, εξειδικευμένο ακτινολόγο και παθολογοανατόμο καθώς και θωρακοχειρουργό σε περίπτωση χειρουργικής βιοψίας πνεύμονος. Σε περίπτωση ασθενούς χωρίς βιοψία πνεύμονος ισχύουν τα μείζονα και ελάσσονα διαγνωστικά κριτήρια του κειμένου ομοφωνίας ATS/ERS.
ΑΝΑΦΟΡΕΣ
1. Travis WD, Costabel U, Hansell DM, King TE Jr, Lynch DA, Nicholson AG, RyersonCJ, Ryu JH, Selman M, Wells AU, Behr J, Bouros D, Brown KK, Colby TV, Collard HR, Cordeiro CR, Cottin V, Crestani B, Drent M, Dudden RF, Egan J, Flaherty K, Hogaboam C, Inoue Y, Johkoh T, Kim DS, Kitaichi M, Loyd J, Martinez FJ, Myers J, Protzko S, Raghu G, Richeldi L, Sverzellati N, Swigris J, Valeyre D; ATS/ERS Committee on Idiopathic Interstitial Pneumonias. An official American Thoracic Society/European Respiratory Society statement: Update of the international multidisciplinary classification of the idiopathic interstitial pneumonias. Am J Respir Crit Care Med. 2013 Sep 15;188(6):733-48.
2. Raghu G, Collard HR, Egan JJ, Martinez FJ, Behr J, Brown KK, Colby TV, Cordier JF, Flaherty KR, Lasky JA, Lynch DA, Ryu JH, Swigris JJ, Wells AU, Ancochea J, Bouros D, Carvalho C, Costabel U, Ebina M, Hansell DM, Johkoh T, Kim DS, King TE Jr, Kondoh Y, Myers J, Muller NL, Nicholson AG, Richeldi L, Selman M, Dudden RF, Griss BS, Protzko SL, Schunemann HJ; ATS/ERS/JRS/ALAT Committee on Idiopathic Pulmonary Fibrosis. An official ATS/ERS/JRS/ALAT statement: idiopathic pulmonary fibrosis: evidence-based guidelines for diagnosis and management. Am J Respir Crit Care Med. 2011 Mar 15;183(6):788-824.
3. Kondoh Y, Taniguchi H, Katsuta T, Kataoka K, Kimura T, Nishiyama O, Sakamoto K, Johkoh T, Nishimura M, Ono K, Kitaichi M. Risk factors of acute exacerbation of idiopathic pulmonary fibrosis. Sarcoidosis Vasc Diffuse Lung Dis. 2010 Jul;27(2):103-10.
4. Barlo NP, van Moorsel CH, van den Bosch JM, Grutters JC. Predicting prognosis in idiopathic pulmonary fibrosis. Sarcoidosis Vasc Diffuse Lung Dis. 2010 Jul;27(2):85-95.
5. Karakatsani A, Papakosta D, Rapti A, Antoniou KM, Dimadi M, Markopoulou A, Latsi P, Polychronopoulos V, Birba G, Ch L, Bouros D; Hellenic Interstitial Lung Diseases Group. Epidemiology of interstitial lung diseases in Greece. Respir Med. 2009 Aug;103(8):1122-9.
6. Ohshimo S, Bonella F, Cui A, Beume M, Kohno N, Guzman J, Costabel U. Significance of bronchoalveolar lavage for the diagnosis of idiopathic pulmonary fibrosis. Am J Respir Crit Care Med. 2009 Jun 1;179(11):1043-7.
7. Peikert T, Daniels CE, Beebe TJ, Meyer KC, Ryu JH; Interstitial Lung Diseases Network of the American College of Chest Physicians. Assessment of current practice in the diagnosis and therapy of idiopathic pulmonary fibrosis. Respir Med. 2008 Sep;102(9):1342-8.
8. Papiris SA, Kagouridis K, Kolilekas L, Bouros D, Manali ED. Idiopathic pulmonary fibrosis acute exacerbations: where are we now? Expert Rev Respir Med. 2014 Jun;8(3):271-3.
9. Bouros D, Tzouvelekis A. Idiopathic pulmonary fibrosis: on the move. Lancet Respir Med. 2014 Jan;2(1):17-9.
10. Wuyts WA, Agostini C, Antoniou KM, Bouros D, Chambers RC, Cottin V, Egan JJ, Lambrecht BN, Lories R, Parfrey H, Prasse A, Robalo-Cordeiro C, Verbeken E, Verschakelen JA, Wells AU, Verleden GM. The pathogenesis of pulmonary fibrosis: a moving target. Eur Respir J. 2013 May;41(5):1207-18.
11. Papiris SA, Kagouridis K, Bouros D. Serologic evaluation in idiopathicinterstitial pneumonias. Curr Opin Pulm Med. 2012 Sep;18(5):433-40.